L'accompagnement de patients mineurs
Abréviations utilisées: LDP = Loi relative aux droits du patient; CD = code de déontologie; CC = Code civil, CRDE = Convention relative aux droits de l’enfant, LEPSS = Loi coordonnée relative à l'exercice des professions des soins de santé.
Introduction
"Un père sollicite un accompagnement pour son fils de 13 ans qui souffre d’une peur de l’abandon. A mon avis, le garçon bénéficierait d’un suivi psychologique, mais la mère s’y oppose. Est-ce que je peux tout de même l’entamer ?"
"Léa, 15 ans, s’adresse à moi avec des plaintes de dépression graves. Elle demande de l’aider, mais ne veut pas que ses parents en soient informés. Dois-je respecter sa volonté ou est-ce qu’en le faisant, j’enfreins les droits de ses parents ?"
"J'accompagne Nousra, 16 ans, avec l'accord de ses parents. Les parents viennent me consulter pour demander des informations sur la prise en charge psychologique, car ils ont remarqué que Nousra réagit souvent de manière étrange à la maison et ils ne savent pas comment gérer cela. Puis-je donner des informations aux parents, et si oui, lesquelles ?
Si vous travaillez avec des mineurs, vous avez de fortes chances de vous retrouver confronté à une situation semblable. De plus, des conflits entre parents ou entre parents et enfant risquent de compliquer davantage la problématique. La réponse à de telles questions est donc souvent épineuse. Non seulement vous devez prendre en compte les droits des parents, vous devez en plus prêter suffisamment d’attention aux droits, à la volonté et aux besoins d’accompagnement du mineur. L’intérêt du mineur doit dans vos décisions toujours être le point de départ (art. 4 CD, art. 3 CRDE).
Avec ce dossier, nous voulons vous fournir des informations claires et des outils pour faire face à de telles situations.
Vous pouvez consulter notre vidéo informative sur l'accompagnement des patients mineurs, qui vous guidera à travers le cadre juridique et un certain nombre de points d'attention concrets lors de sa mise en pratique. Vous pouvez trouver la vidéo informative via ce lien. Veuillez noter que la vidéo ne traite que de la situation la plus courante dans laquelle les deux parents exercent conjointement l'autorité parentale.
Vous trouverez également une explication plus détaillée des différentes situations qui peuvent se présenter. Les différents schémas fournissent un plan par étapes et devraient vous permettre de déterminer plus facilement la situation dans laquelle vous vous trouvez.
Si vous ne trouvez pas de réponse à votre question, ou si vous avez des doutes, nous vous invitons à prendre contact avec le service d’étude de la Commission des Psychologues à l’adresse suivante : service.etude@compsy.be.
Cadre conceptuel
Afin de formuler une réponse à vos questions concernant la prise en charge des mineurs, un certain nombre de notions sont importantes. La réponse à vos questions dépendra, après tout, principalement de la (non) capacité du mineur à apprécier ses intérêts et des modalités d'exercice de l'autorité parentale par les parents.
Nous expliquerons ce qu’on entend par la capacité d'exprimer ses intérêts et de l'autorité parentale, et nous soulevons quelques points qui peuvent vous guider dans votre pratique quotidienne.
- Cliquez ici pour accéder à notre page web sur la capacité d’exprimer sa volonté.
- Cliquez ici pour accéder à notre page web sur l’exercice de l’autorité parentale.
Plan par étapes
Dans ce plan par étapes, nous aborderons à la fois la question du consentement et celle de l'information. La question du consentement sera abordée en premier lieu et concerne la question de savoir qui doit consentir ou donner son accord pour que la prise en charge d'un mineur puisse commencer. La question de l'information se présente ensuite et répond à la question si des informations concernant le mineur peuvent être partagées avec les parents, par exemple par le biais d'une consultation, de la remise d'un rapport ou d'une copie du dossier. Nous terminons la question de l'information avec la situation particulière dans laquelle les parents demandent des informations suite au décès de leur enfant mineur.
I. La question du consentement
Première étape: le mineur est-il capable d’exprimer sa volonté?
Si vous répondez à cette question par l'affirmative, le mineur exerce ses droits de patient de manière autonome. Dans ce cas, le mineur doit lui-même consentir à la prise en charge (art. 8 et 12, §2 LDP). Vous n'avez pas besoin du consentement parental. Le mineur a également le droit de refuser votre intervention ou de retirer son consentement ultérieurement. (art. 8 LDP, art. 23, §1 et 4 CD).
Si vous répondez non à cette question, vous devez vous demander qui détient l'autorité parentale (deuxième étape).
Deuxième étape: qui exerce l’autorité parentale?
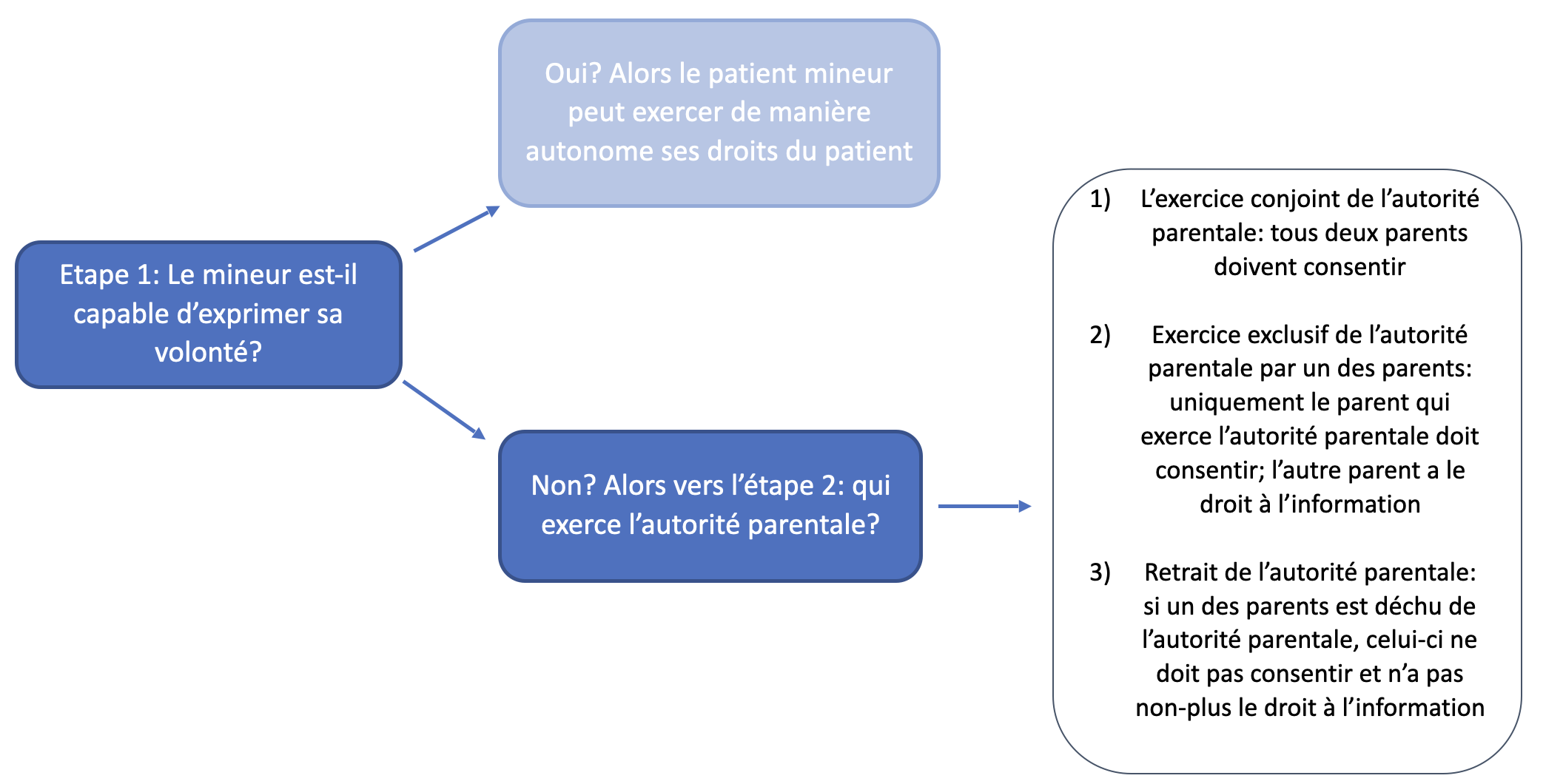
Trois situations peuvent se présenter, dont la première est la plus courante:
- L’exercice conjoint de l’autorité parentale
Les deux parents doivent consentir pour débuter la prise en charge. Votre réaction dépend de qui se présente avec le mineur pour débuter la prise en charge (voir étape 3). - L’exercice exclusif de l’autorité parentale par un des parents
Seul le parent qui exerce l’autorité parentale doit consentir à la prise en charge. Si le parent qui n’exerce pas l’autorité parentale sur l’enfant vous demande de débuter une prise en charge, vous ne pouvez y donner suite sans le consentement du parent qui exerce l’autorité parentale. - Retrait de l’autorité parentale
Le parent qui est déchu de l'autorité parentale perd tous ses droits parentaux et donc aussi le droit de consentir à la prise en charge. Vous n’avez par conséquent pas besoin du consentement de ce parent pour débuter la prise en charge.
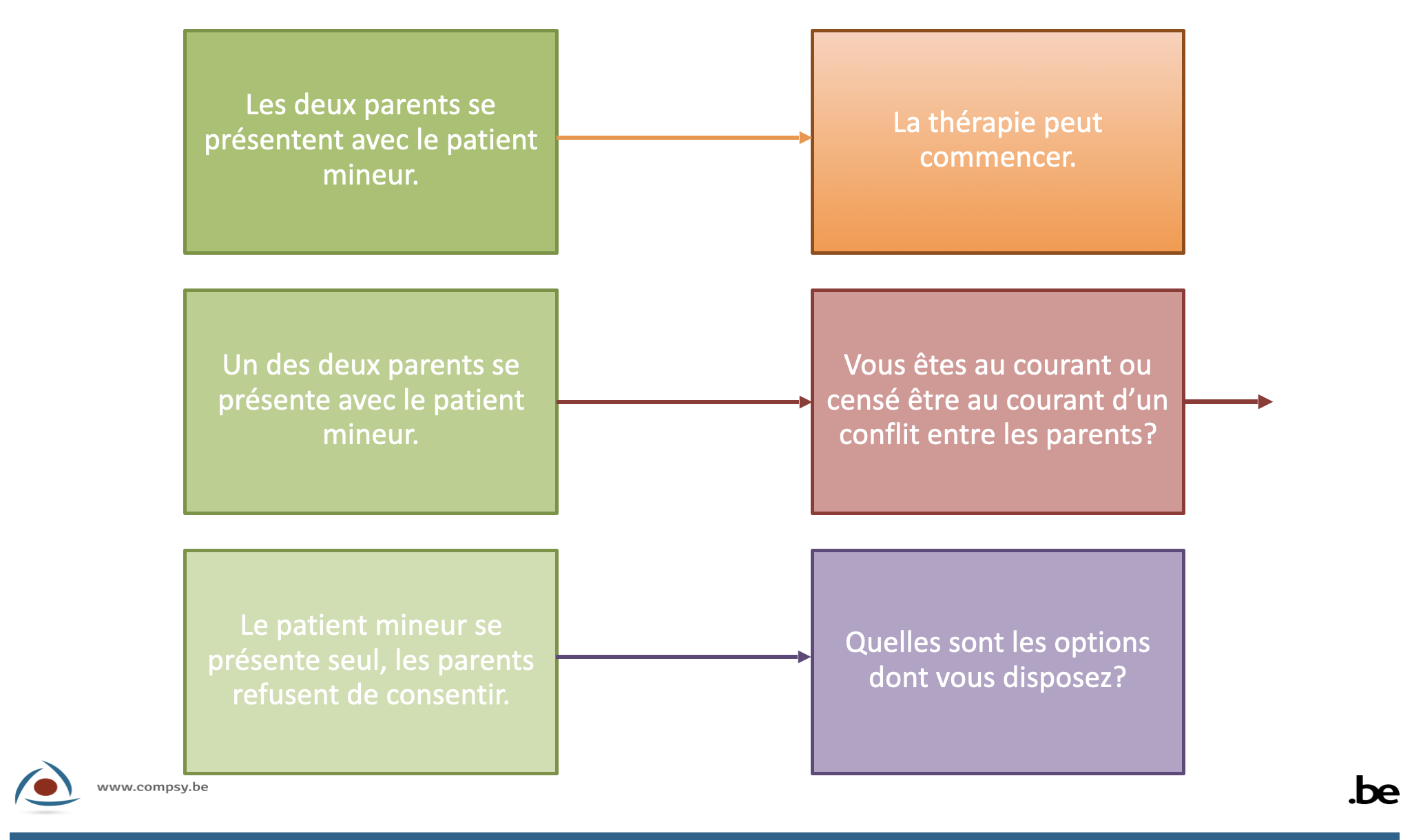
Troisième étape: qui se présente avec le mineur en cas d’exercice commun de l’autorité parentale?
A nouveau, trois situations peuvent se présenter:
- Les deux parents se présentent avec le mineur
La prise en charge peut commencer.
Si le mineur peut apprécier ses intérêts d'une certaine manière (sans être déjà capable de le faire totalement) il faut en tenir compte dans la mesure du possible, en fonction de sa maturité et de son âge (art. 12 LPD, art. 23, §4 CD). - Un des deux parents se présente avec le mineur
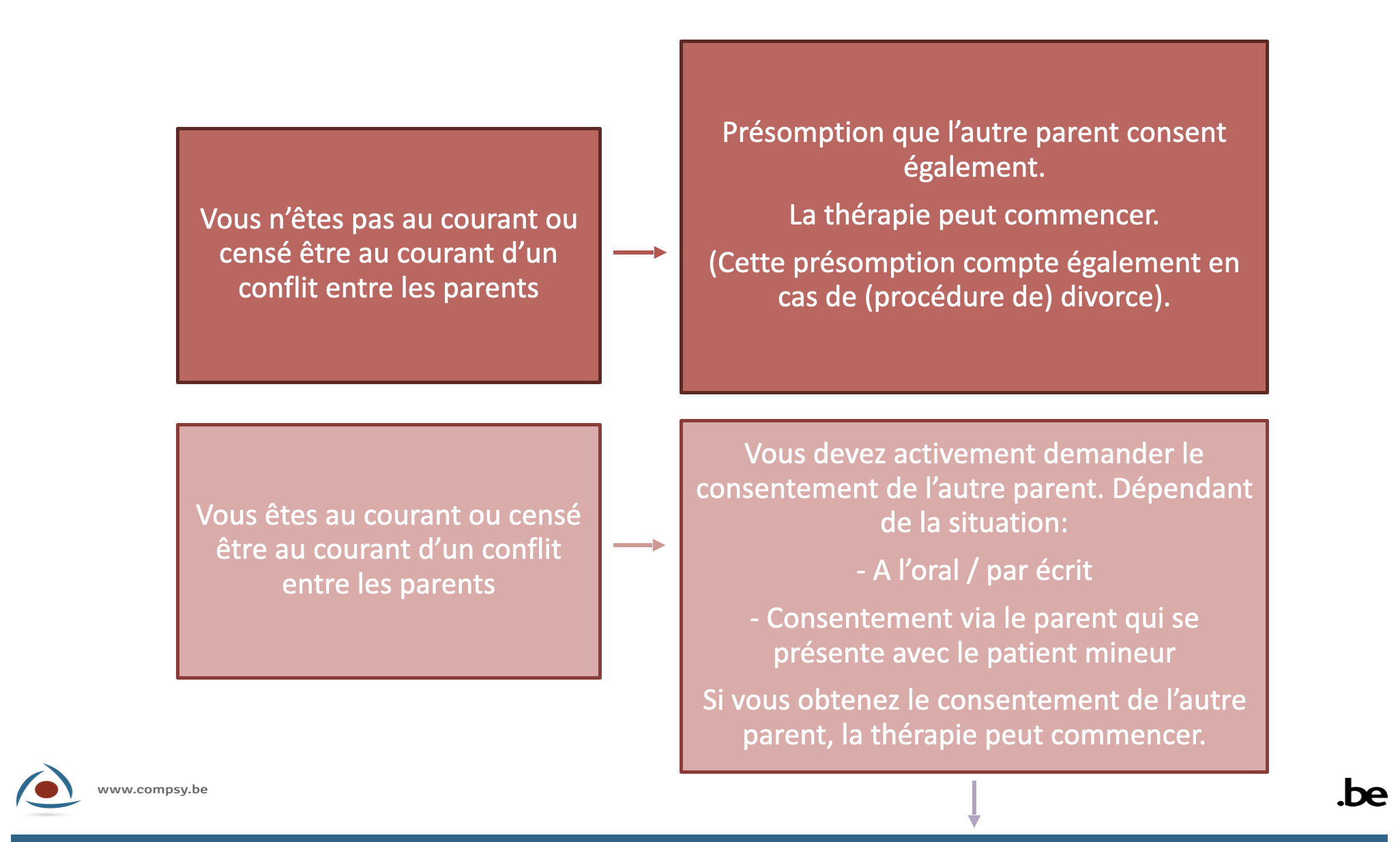
Dans ce cas, vous devez vous demander si vous avez connaissance d'un conflit entre les parents, ou si vous devriez avoir connaissance d'un tel conflit.- S’il n’y a pas d’indications de désaccord entre les parents, vous pouvez en principe considérer qu’un parent agit avec le consentement de l’autre et vous n’êtes pas obligé de demander activement l’autorisation de l’autre parent. En application de l’article 373 du Code civil, lorsque les parents exercent conjointement l’autorité parentale, chacun des parents est réputé agir avec l’accord de l’autre quand il fait, seul, appel à un tiers de bonne foi. En tant que psychologue, vous pouvez être considéré comme un tel ‘tiers de bonne foi’ si vous n’êtes pas au courant d’un désaccord concernant l’autorisation ou si vous n’êtes pas censé en être au courant4. En principe, le seul fait que les parents ne vivent plus ensemble ne suffit pas pour présumer un désaccord. Mais si les parents vivent ensemble, cela renforce la présomption de consentement. Vous pouvez, bien sûr, toujours demander explicitement le consentement, surtout s’il s’agit d’un traitement important du mineur mais sans urgence.
- Si, par contre, il existe une présomption de désaccord ou si vous êtes, en tant que psychologue, censé en être au courant, vous êtes en principe obligé de demander de façon active le consentement de l’autre parent avant de poursuivre/débuter l’accompagnement. Si vous omettez de le faire, vous ne pouvez plus être considéré comme un tiers de bonne foi et il n’y a donc plus de présomption de consentement. Vous pouvez demander l’accord de l’autre parent tant oralement que par écrit. Vous pouvez prendre contact directement avec l’autre parent, ainsi que demander le consentement au parent qui se présente avec le mineur. S’il est question de conflits sérieux, il peut être conseillé d’obtenir une confirmation par écrit, ainsi que de prendre contact vous-même avec l’autre parent. Vous pouvez ensuite ajouter la confirmation écrite au dossier du patient en cas de litige.
- S’il n’y a pas d’indications de désaccord entre les parents, vous pouvez en principe considérer qu’un parent agit avec le consentement de l’autre et vous n’êtes pas obligé de demander activement l’autorisation de l’autre parent. En application de l’article 373 du Code civil, lorsque les parents exercent conjointement l’autorité parentale, chacun des parents est réputé agir avec l’accord de l’autre quand il fait, seul, appel à un tiers de bonne foi. En tant que psychologue, vous pouvez être considéré comme un tel ‘tiers de bonne foi’ si vous n’êtes pas au courant d’un désaccord concernant l’autorisation ou si vous n’êtes pas censé en être au courant4. En principe, le seul fait que les parents ne vivent plus ensemble ne suffit pas pour présumer un désaccord. Mais si les parents vivent ensemble, cela renforce la présomption de consentement. Vous pouvez, bien sûr, toujours demander explicitement le consentement, surtout s’il s’agit d’un traitement important du mineur mais sans urgence.
- Le patient mineur se présente seul, les parents refusent de donner leur consentement ou la personne mineure ne veut pas impliquer les parents.
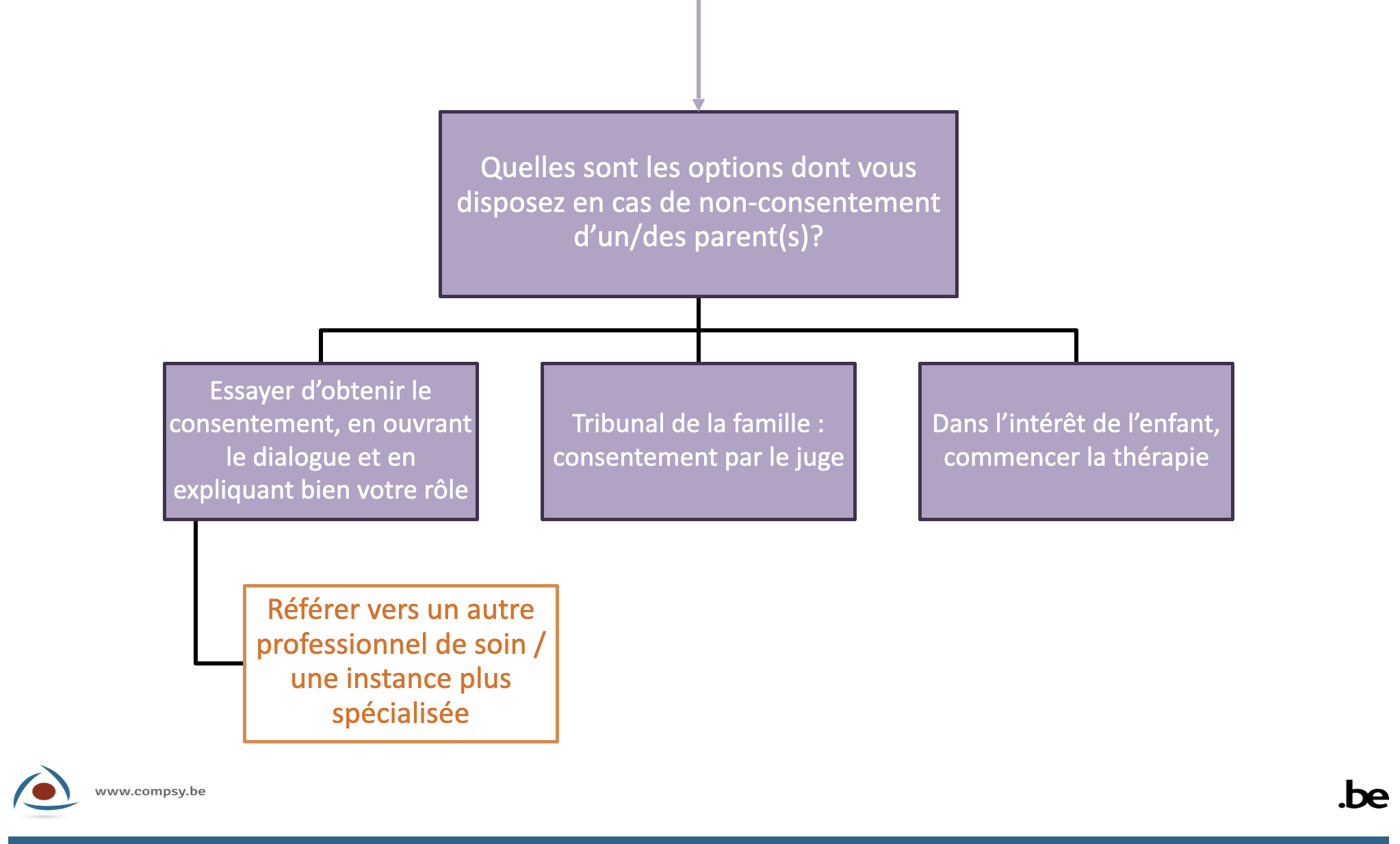
Si un, ou les deux parents (voir ci-dessus: étape 3, 2) refusent de consentir, vous avez les options suivantes, dont la première est celle sur laquelle vous devriez miser en priorité.- Tenter d'obtenir le consentement en engageant le dialogue et en clarifiant votre rôle, en vous référant éventuellement à un autre professionnel ou à un organisme plus spécialisé.
Il est important d’investir dans le consentement et la confiance des deux parents. En reformulant la demande d’aide ou en nouant un dialogue avec toutes les parties, vous pouvez parfois obtenir un accord commun. En plus, en prenant en considération tous les points de vue et opinions, vous évitez d’être vu comme ‘l’avocat’ d’un des parents. En cas de divorce conflictuel, le refus de consentement est souvent motivé par la crainte que vous preniez parti pour l’un ou l’autre. Le parent en question veut, par exemple, éviter que votre intervention influence la décision sur l’hébergement de l’enfant. Dans de tels cas, il faut prendre le temps pour expliquer en détail votre rôle et l’objectif de votre intervention. En agissant de la sorte, vous pouvez diminuer l’inquiétude et la méfiance.
La réorientation vers un autre professionnel peut également réduire la méfiance et conduire à l'obtention du consentement des deux parents avec cet autre professionnel. Le parent réfractaire peut penser que le parent qui s’est présenté vous ait déjà fourni certaines informations qui pourraient vous influencer, ou que vous vous connaissez. Pour des raisons semblables, il peut être utile de s'adresser à une institution plus spécialisée. Le besoin urgent d'aide de l'enfant peut également vous amener à vous référer à une autre forme de d’assistance, telle qu’une équipe SOS-Enfants ou un Point Information Jeunesse (PIJ). C’est pourquoi il est important d’investir dans le développement de votre réseau. - Si ce renvoi est également refusé, le parent qui souhaite tout de même la prise en charge du mineur peut saisir le tribunal de la famille (art. 373, 4e al. CC ; art. 374 § 1, 2e al. CC). Le parent qui se présente a la possibilité d'obtenir un consentement de substitution auprès du tribunal de la famille. Si le juge donne son autorisation formelle, vous pouvez quand même entamer l’accompagnement. Il est conseillé d’attendre jusqu’à ce que vous ayez reçu cette autorisation par écrit.
- Initier tout de même la prise en charge, et ce dans l’intérêt du mineur (art. 3 CRDE, art. 15, §2 LDP)
- Tenter d'obtenir le consentement en engageant le dialogue et en clarifiant votre rôle, en vous référant éventuellement à un autre professionnel ou à un organisme plus spécialisé.
- Dans l'intérêt du patient mineur et afin d'éviter une menace pour sa vie ou une atteinte grave à sa santé, vous pouvez vous écarter de la décision du ou des parents - en particulier l'absence de consentement pour commencer la prise en charge - et commencer néanmoins la prise en charge.
Faire une évaluation de l'intérêt du mineur n'est pas toujours évident. Nous avons établi une liste non exhaustive d'éléments à prendre en compte dans votre évaluation, que vous pouvez consulter ici. Il est fortement conseillé de prendre note de votre réflexion, au cas où une discussion devrait avoir lieu par la suite.
Prendre note de votre processus de réflexion peut également contribuer à votre réflexion. - Si le mineur ne veut pas que ses parents soient impliqués, vous ne pouvez pas commencer la prise en charge. Toutefois, vous pouvez renvoyer le mineur vers une autre institution (voir ci-dessus).
II. Question d’information
Première étape: le mineur est-il capable d’exprimer sa volonté?
Si vous répondez à cette question par l’affirmative, alors le mineur exerce de manière autonome ses droits du patient (art. 12, §2 LDP).
- Le mineur ne veut pas que ses parents soient informés de l’accompagnement ?
Dans ce cas, vous devez respecter sa volonté, mais vous pouvez discuter avec lui de la raison pour laquelle il ne veut pas impliquer ses parents. Et si vous l’estimez souhaitable, vous pouvez éventuellement, au cours des sessions, tenter d’obtenir l’accord du mineur pour informer ses parents. - Les parents sont au courant de votre intervention et vous demandent de les informer sur l’état de santé de leur enfant. Pouvez-vous donner suite à leur demande?
Un jeune qui est estimé capable d’exprimer sa volonté peut exercer de façon tout à fait indépendante son droit à l’information. Le secret professionnel reste donc entièrement de vigueur. Cela implique que vous ne pouvez rien communiquer aux parents sans l’accord du mineur.
Si, dans le cadre de l’accompagnement, vous l’estimez utile, vous pouvez discuter explicitement avec le mineur de l’intérêt d’informer ses parents. Il peut arriver que le jeune consente à impliquer ses parents dans une certaine mesure. Vous pouvez travailler en ce sens dans le cours de l’accompagnement si vous le jugez opportun. - Les mêmes principes sont d’application pour le dossier patient.
Concrètement cela signifie que:- Avant que les parents puissent consulter le dossier du patient, le mineur doit y consentir explicitement et désigner ses parents comme personnes de confiance. Dans ce cas, le mineur doit formuler sa demande par écrit et vous devez ajouter cette demande, ainsi que l’identité des personnes de confiance, au dossier du patient (voir article 9 LDP). Ensuite, les parents pourront, en tant que personnes de confiance, consulter les informations pour lesquelles le mineur a donné son consentement.
- Si les parents demandent une copie du dossier de leur mineur, vous devez refuser. Après tout, le secret professionnel s'applique pleinement. Si le mineur lui-même demande une copie du dossier, ou une partie de celui-ci, vous devez y donner suite. Le mineur peut ensuite remettre cette copie à ses parents s'il le souhaite. Veuillez noter que si vous avez des indications claires que le mineur fait l'objet de pressions de la part de ses parents pour fournir une copie, vous devez refuser la demande de copie. (art. 9, §3, in fine LDP).
- Dans le cas où les parents demandent un rapport sur l'état de santé de leur enfant mineur, vous devez refuser. Là encore, le secret professionnel s'applique pleinement. Le mineur lui-même peut demander un rapport.
Si la réponse à cette question est non, vous devez vous poser la question de qui exerce l’autorité parentale (deuxième étape).
Deuxième étape: qui exerce l’autorité parentale ?
Trois situations sont possibles, dont la première est la plus courante :
- L’exercice conjoint de l’autorité parentale
Les deux parents ont le droit à l’information. - L’exercice exclusif de l’autorité parentale par un des parents
Les deux parents ont le droit à l’information. Le parent qui n’exerce pas l’autorité parentale a également le droit à l’information nécessaire pour superviser l'éducation de l'enfant (art. 374, §1, dernier paragraphe C.C.). - Retrait de l’autorité parentale
Le parent qui est déchu de l'autorité parentale perd tous ses droits parentaux et donc aussi le droit à l'information. Si le parent déchu de ses droits parentaux vous contacte pour demander des informations sur le mineur, vous n'êtes pas autorisé à le faire.
Dans les deux premières situations, les parents exercent le droit à l’information (art. 7 LDP) à la place de leur enfant mineur (art. 12, §1 LDP). Ils ont accès à l’information qui est nécessaire pour avoir une vue sur :
- L’état de santé du mineur;
- l’évolution prévisible de l’état de santé du mineur.
Le droit des parents à l'information a une nature intentionnelle et évolutive. Cela signifie donner les informations nécessaires pour accomplir les tâches parentales et être en mesure de prendre des décisions en connaissance de cause. Plus l'âge et la maturité du mineur incapable d'exprimer sa volonté augmentent, plus le droit des parents à l'information diminue. Les mineurs non capables d'exprimer leur volonté ont également droit à la vie privée (art. 16 de la CRDE). En résumé, tout ceci implique que vous ne pouvez pas divulguer le contenu des conversations, si celles-ci ne sont pas pertinentes. Il s'agit donc du need-to-know, et non du nice-to-know, où le need-to-know diminue à mesure que l'âge et la maturité du mineur incapable d’exprimer sa volonté augmentent.
Un mineur incapable d’exprimer sa volonté, mais qui est en mesure de se faire une opinion et de l’exprimer, doit être impliqué autant que possible dans la transmission de l’information.
Que se passe-t-il si les parents demandent de consulter le dossier de leur enfant mineur incapable d’exprimer sa volonté ou une copie de ce dossier ?
En principe, vous devriez y consentir, car le mineur incapable d’exprimer sa volonté n'exerce pas lui-même ses droits de patient, mais ce sont ses parents qui le font. Ils ont donc le droit de consulter (art. 9, §2 en art. 12, §1 LDP) et d’avoir une copie du dossier (art. 9, §3 en art. 12, §1 LDP). Toutefois, vous pouvez refuser la demande de consultation ou de copie, en tout ou en partie, afin de protéger la vie privée de votre patient (art. 15, §1 LDP). Dans ce dernier cas, le droit de consultation ou de copie est alors exercé par un professionnel de soins de la LEPSS désigné par les parents.
Situation particulière : information suite au décès de l'enfant mineur
Dans ce cas particulier, il est sans importance que le mineur décédé soit juridiquement capable ou incapable d’exprimer sa volonté. Dans ce cas, les parents ont un droit indirect d'accès au dossier du patient, sous réserve des conditions cumulatives suivantes :
- Leur demande est suffisamment justifiée et précisée. Par exemple, leur demande peut être clairement motivée par le désir de comprendre ce qui a pu pousser leur enfant à se suicider.
- Le mineur ne s'est pas expressément opposé à un tel droit de consultation.
Veuillez noter qu'il s'agit d'un droit de consultation indirect. Cela signifie que les parents ne peuvent pas consulter eux-mêmes directement le dossier du patient, mais qu'ils doivent désigner un professionnel de santé de la LEPSS pour le faire. Ils peuvent, par exemple, désigner un médecin généraliste.
- Responsabilité éthique pour ses collaborateurs non-psychologues
- La publicité par les psychologues
- L'accompagnement de patients mineurs
- Le dossier du patient/client des psychologues (cliniciens)
- Le psychologue clinicien et la Loi relative aux droits du patient
- Le secret professionnel
- Vous travaillez comme psychologue et souhaitez démarrer une seconde activité professionnelle

